آسیبهای رباط (رگ به رگ شدن)
نه تنها قصد دارم در مورد محل این آسیبها صحبت کنم، بلکه سعی خواهم کرد آنها را بر اساس نوع بافت درگیر، و با شروع از رباطها، دستهبندی کنم.
رباط که از استخوانی به استخوان دیگر متصل میشود، پایداری غیرفعال مفاصل را فراهم میکند و آسیب به این ساختار به عنوان پیچ خوردگی شناخته میشود. بیایید با بررسی شایعترین آسیب مچ پا شروع کنیم.
پیچ خوردگی جانبی مچ پا
پیچ خوردگی جانبی مچ پا زمانی رخ میدهد که مچ پای خود را با سرعت زیاد به سمت داخل بچرخانید یا بپیچانید . رباطی که معمولاً درگیر میشود رباط تالوفیبولار قدامی یا ATFL و گاهی اوقات رباط کالکانئوفیبولار یا CFL است. هر دو رباط به نازک نی، استخوانی که در قسمت بیرونی مچ پا قرار دارد، متصل میشوند.
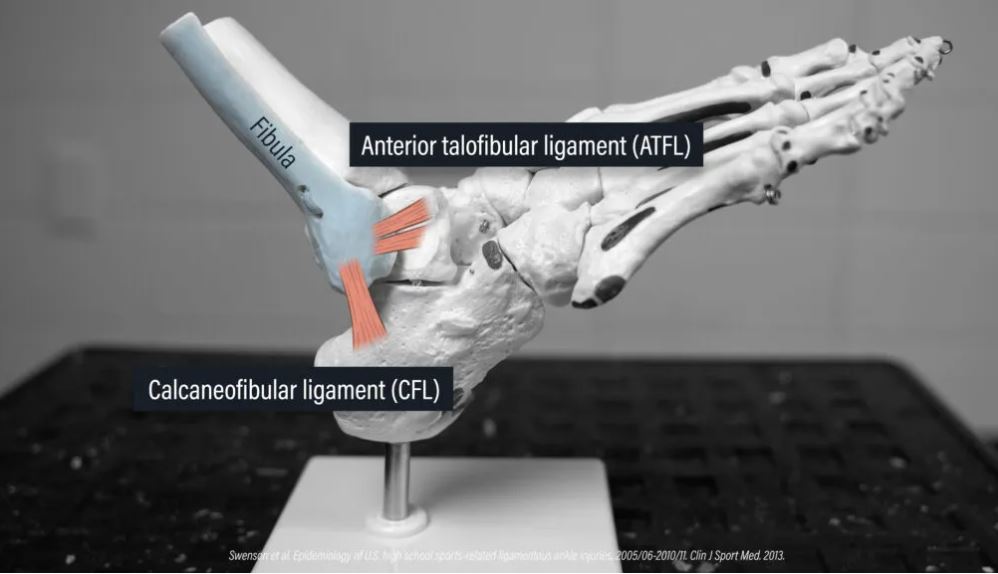
پیچ خوردگیهای جانبی مچ پا معمولاً در مقیاسی از ۱ تا ۳ درجهبندی میشوند . درجه ۱ یک آسیب خفیف با بازگشت نسبتاً سریع به فعالیت است. درجه ۲ یک آسیب متوسط با بهبودی کمی طولانیتر است. درجه ۳ یک آسیب شدید است که توانبخشی آن طولانیترین زمان را میبرد. به طور کلی، آسیب درجه ۳ با بیشترین تورم و کبودی نیز همراه خواهد بود .
صرف نظر از میزان آسیب، توانبخشی مناسب بسیار مهم است زیرا تا ۴۰٪ از افراد پس از اولین پیچ خوردگی مچ پا، دچار بیثباتی مزمن مچ پا میشوند .
بیثباتی مزمن مچ پا
بیثباتی مزمن مچ پا (CAI) به عنوان « وضعیتی که با دورههای مکرر یا احساس خالی شدن مچ پا مشخص میشود؛ علائم مداوم مانند درد، ضعف یا کاهش دامنه حرکتی مچ پا (ROM)؛ کاهش عملکرد گزارش شده توسط خود فرد؛ و پیچ خوردگیهای مکرر مچ پا که بیش از ۱ سال پس از آسیب اولیه ادامه مییابد » تعریف میشود.
اساساً، این یک پیچخوردگی مچ پا است که هرگز به طور کامل بهبود نمییابد و همچنان برای شما مشکل ایجاد میکند.
شکستگیها (قوانین مچ پا در اتاوا)
قبل از ادامه، لازم است به این نکته اشاره کنم که پس از هرگونه آسیب تروماتیک (برخوردی) به مچ پا یا پا، یک متخصص مراقبتهای بهداشتی از قوانین مچ پای اتاوا برای رد احتمال شکستگی استفاده خواهد کرد. این معیارها نشان میدهند که اگر بلافاصله پس از آسیبدیدگی توانایی تحمل وزن و چهار قدم راه رفتن را ندارید یا اگر در استخوانهای خاصی (قوز خارجی، پایه متاتارس پنجم، قوزک داخلی یا ناویکولار) حساسیت دارید، عکسبرداری با اشعه ایکس توصیه میشود.
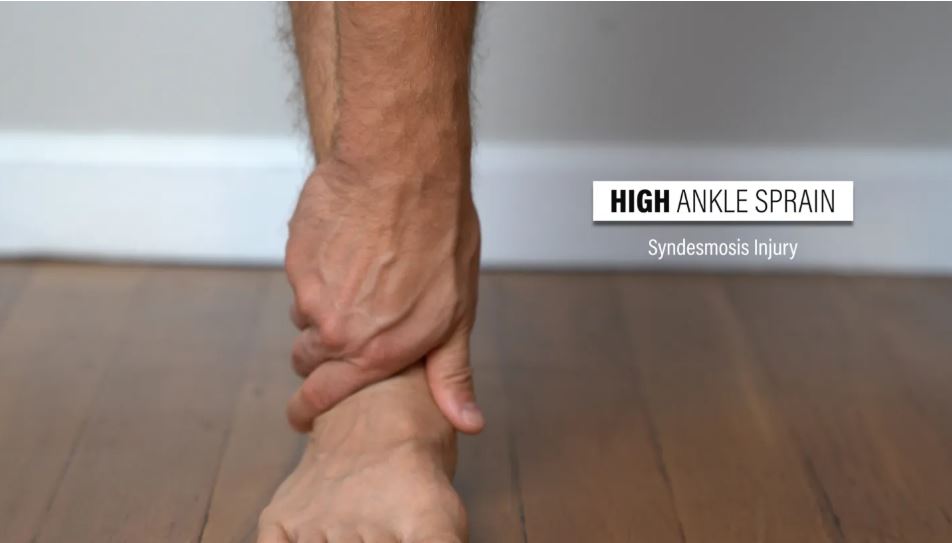
پیچ خوردگی بالای مچ پا (آسیب سین دسموز)
پیچ خوردگی بالای مچ پا که به عنوان آسیب سندسموز نیز شناخته میشود، به آسیبی در مفصل تیبیوفیبولار انتهایی اشاره دارد که اتصال بین تیبیا یا استخوان ساق پا و فیبولا است.
رباطهای اصلی که این مفصل را پشتیبانی میکنند عبارتند از رباط تیبیوفیبولار قدامی تحتانی (AITFL) در جلو، رباط تیبیوفیبولار خلفی تحتانی (PITFL) در عقب و رباط بین استخوانی در وسط.
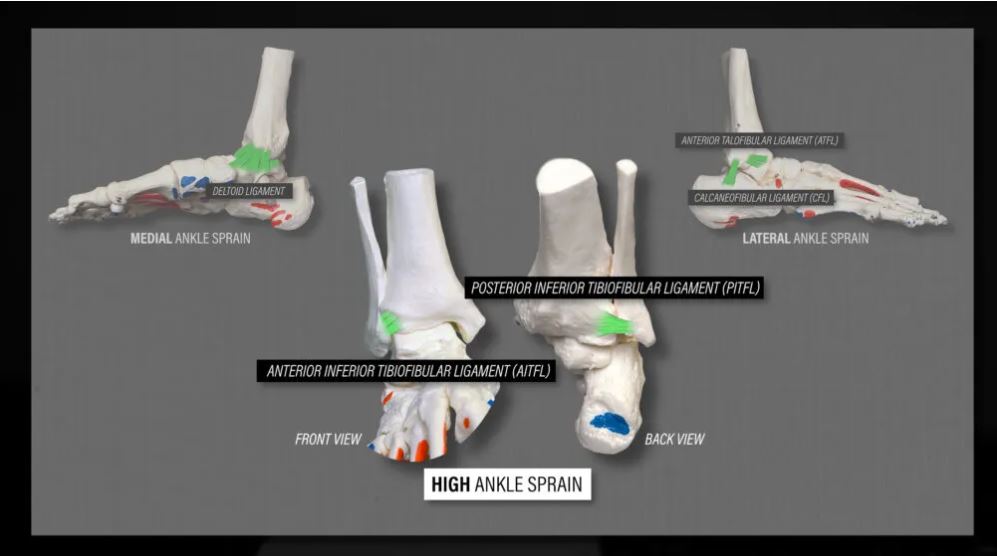
برخلاف پیچ خوردگی جانبی مچ پا که در آن مچ پا پیچ میخورد یا میچرخد، آسیب سندسموز زمانی رخ میدهد که پای شما روی زمین قرار گرفته، مچ پا به سمت عقب خم شده و پای شما نسبت به استخوان درشت نی به سمت بیرون میچرخد . اکثر آسیبها شامل برخورد هستند، مانند تکل شدن در فوتبال .
این آسیب ممکن است بر اساس ویژگیهای خاصی مانند مکانیسم آسیب، محل درد ، مشکل در راه رفتن یا عدم توانایی در پریدن روی یک پا مشکوک باشد .
با توجه به مکانیسم آسیبدیدگی با نیروی زیاد، احتمال پارگی رباط دلتوئید و شکستگی نیز وجود دارد.
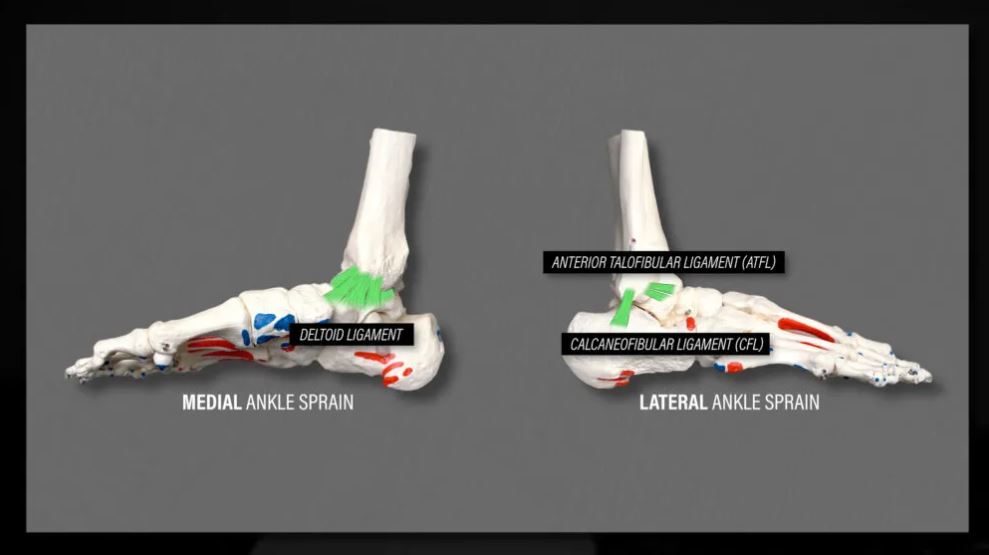
پیچ خوردگی مچ پا
پیچ خوردگی جزئی مچ پا که آسیبی به رباط دلتوئید در قسمت داخلی مچ پا است، به دو دلیل نادر است:
- آناتومی استخوانی مچ پا عمدتاً از دامنه حرکتی شدید که باعث آسیب به این رباط میشود، جلوگیری میکند.
- رباط دلتوئید که در واقع از ۴ رباط تشکیل شده است، بسیار قوی است.
در عوض، همانطور که قبلاً گفته شد، آسیبها اغلب با شکستگی یا پیچخوردگی بالای مچ پا همزمان میشوند.
ضایعه استئوکندرال
گاهی اوقات ضربه یا ترومای مکرر میتواند منجر به آسیب یا شکستگی غضروف و استخوان زیرین مچ پا شود. این آسیب به عنوان ضایعه استئوکندرال، به ویژه در استخوان تالوس، شناخته میشود. علائم ممکن است شامل درد عمیق و منتشر به سمت جلوی مچ پا و همچنین تورم و احساس مسدود شدن مفصل باشد.
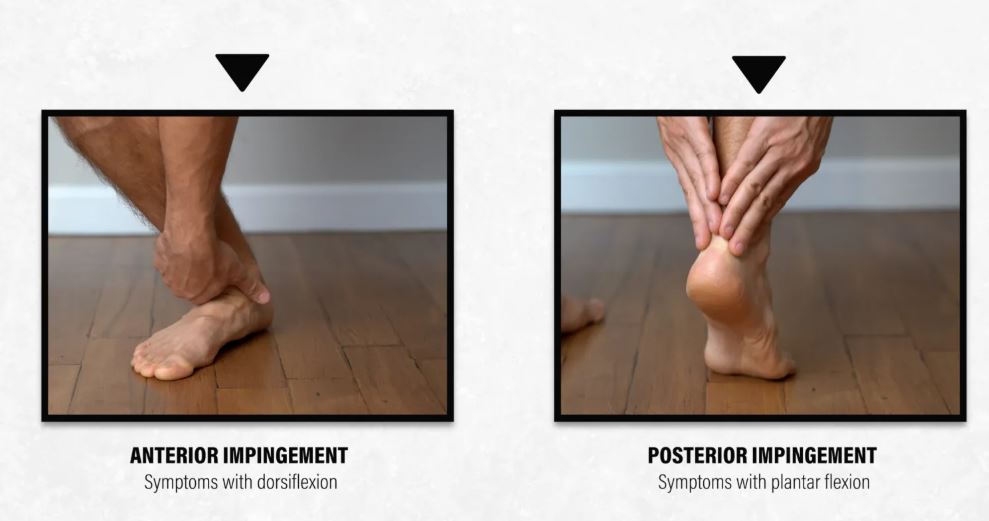
گیرافتادگی قدامی (مچ پای فوتبالیست)
گیرافتادگی قدامی، که به آن مچ پای فوتبالیست نیز گفته میشود، دلیل دیگری است که چرا ممکن است کسی در جلوی مچ پای خود احساس ناراحتی کند و هنگام خم شدن به عقب، احساس کند که مچ پا "قفل" شده است. این ممکن است ناشی از تحریک ساختارهای بافت نرم یا ایجاد خار استخوانی باشد.
به خاطر داشته باشید که به جز در موارد آسیبهای شدیدتر یا ضربهای، توانبخشی معمولاً اولین خط درمان برای اکثر تشخیصهایی است که در این وبلاگ در مورد آنها بحث میکنم.
آسیبهای تاندون (تاندونیت/تاندونوپاتی)
بیایید به سراغ تاندونها برویم، که عضلات را به استخوانها متصل میکنند.
علیرغم باور عمومی، تاندونیت برچسب تشخیصی توصیهشدهای برای درد مرتبط با تاندون نیست، زیرا به نظر نمیرسد التهاب حاد عامل اصلی علائم باشد
این بدان معناست که توانبخشی نیازی به رویکرد ضد التهابی شامل یخ، دارو و استراحت کامل برای مدت طولانی ندارد.
در عوض، تاندینوپاتی اصطلاح ترجیحی برای درد مداوم تاندون و از دست دادن عملکرد مرتبط با بارگذاری مکانیکی است .
برخلاف پیچخوردگی مچ پا، آسیبهای تاندون معمولاً ماهیتی تدریجی دارند و مکانیسم آسیبدیدگی مشخصی ندارند. اگرچه شروع آنها چند عاملی است، اما سادهترین راه این است که آسیبهای تاندون را به عنوان مسائل مرتبط با بار در نظر بگیریم.
بار به هر موقعیت، حرکت یا فعالیتی اشاره دارد که تاندون آسیبدیده را به چالش میکشد، مانند راه رفتن، دویدن، پریدن، لیلی کردن و غیره. ظرفیت، توانایی شما برای تحمل آن بارها، بازیابی و سازگاری مناسب است. بنابراین، تصور میشود که تاندونوپاتیها زمانی ایجاد میشوند که این بارهای مختلف از ظرفیت تحمل شما فراتر روند.
اغلب اوقات، آنها به عنوان آسیبهای ناشی از استفاده بیش از حد مکرر یا آسیبهای ناشی از اضافه بار نسبی، در راستای عبارت «انجام بیش از حد، خیلی زود» توصیف میشوند.
لازم است به این نکته اشاره کنم که ظرفیت شما تحت تأثیر عوامل مختلفی مانند داروهای خاص، کمبود خواب و سلامت متابولیک شما قرار دارد.
حالا بیایید تاندونوپاتیهای مچ پا را مرور کنیم.
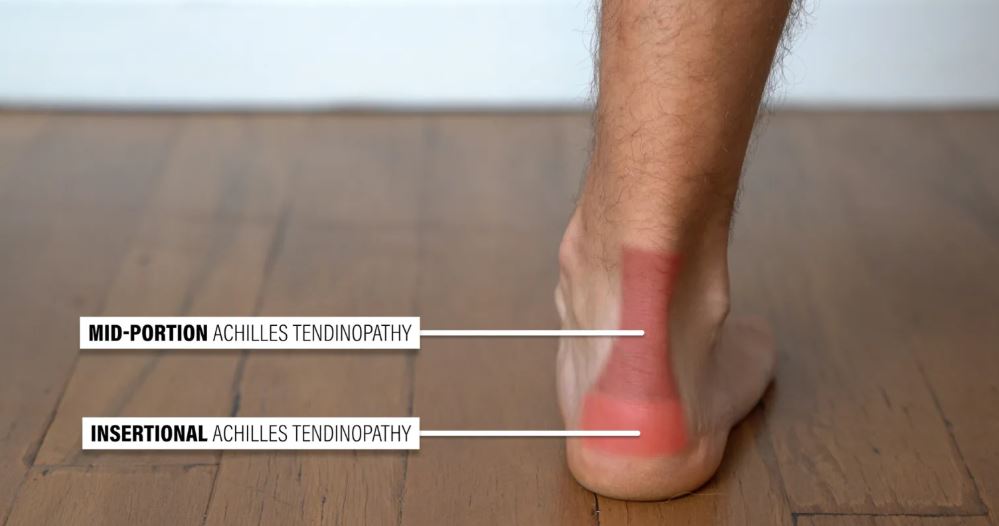
آسیب تاندون آشیل (قسمت میانی و داخلی)
تاندون آشیل که به نام قهرمان اسطورهای یونان، آشیل، نامگذاری شده است، قویترین و ضخیمترین تاندون در بدن انسان است. در هنگام راه رفتن و دویدن، باری که تاندون آشیل متحمل میشود تا ۴ و ۸ برابر وزن بدن میرسد. عضلات اصلی ساق پا، گاستروکنمیوس و سولئوس، از طریق تاندون آشیل به استخوان پاشنه یا کالکانئوس متصل میشوند.
افراد مبتلا به تاندینوپاتی آشیل معمولاً درد موضعی تاندون را گزارش میکنند که با لمس، کشش یا اعمال بار، مانند راه رفتن و دویدن، تحریک میشود. سفتی، به خصوص در صبح، و ضخیم شدن تاندون نیز شایع است.
التهاب تاندون آشیل بر اساس محل بروز علائم به دو دسته میانی و داخلی تقسیم میشود. التهاب تاندون آشیل در ناحیه میانی، تشخیص رایجتری از بین این دو نوع است.
پارگی تاندون آشیل
افراد مبتلا به تاندونیت آشیل اغلب از پارگی تاندون آشیل خود میترسند، اما در واقع بعید است که این اتفاق در افرادی که درد دارند رخ دهد.
متأسفانه، معمولاً علائم یا نشانههای هشدار دهندهای قبل از آسیبدیدگی وجود ندارد.
پارگی تاندون آشیل معمولاً در اثر انقباض ناگهانی و شدید عضلات ساق پا در حالی که مچ پا به سمت عقب خم شده است، مانند حرکات خاص ورزشی مانند شتاب رو به جلو، برش و پریدن ، رخ میدهد .

افراد این احساس را مانند «لگد زدن به پشت پا» یا «احساس ترکیدن یا خالی شدن در پاشنه پا» توصیف میکنند.
این بیماری معمولاً با تورم و کبودی بروز میکند و ممکن است یک شکاف قابل لمس، اغلب ۲ تا ۶ سانتیمتر بالاتر از استخوان پاشنه، وجود داشته باشد.
آزمایشهای بالینی خاص مانند تست تامپسون به تأیید تشخیص کمک میکنند. در حالی که بیمار روی شکم دراز کشیده است، عضلات ساق پا فشرده میشوند. به طور معمول، این منجر به خم شدن کف پا در مچ پا میشود، اما در موارد پارگی آشیل، هیچ حرکتی در مچ پا رخ نمیدهد.
بیماری سیور
اگرچه محل علائم ممکن است مشابه باشد، بیماری سیور نباید با تاندینوپاتی آشیل داخلی اشتباه گرفته شود.
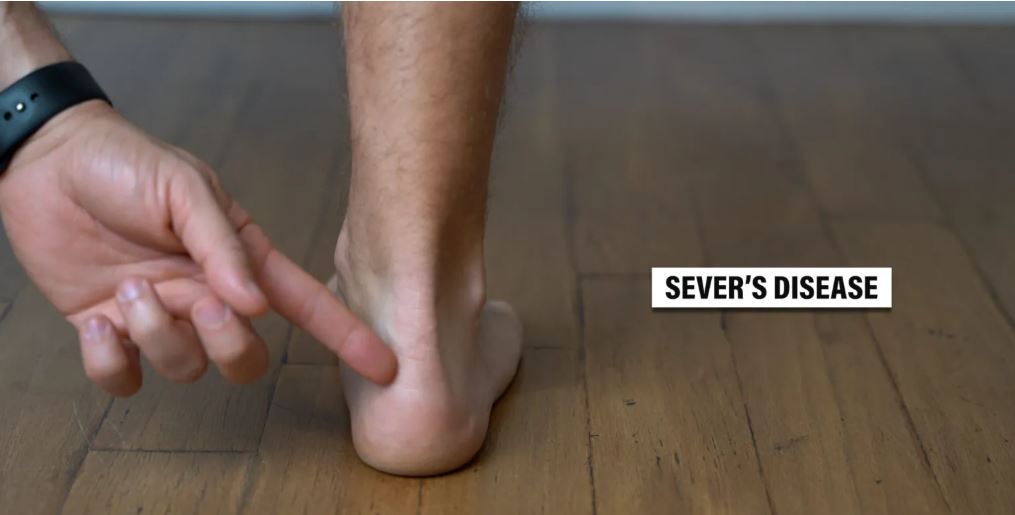
سیورز التهاب صفحه رشد است که در آن تاندون آشیل به استخوان پاشنه متصل میشود. این بیماری معمولاً در کودکان و نوجوانانی که در ورزشهایی که نیاز به پریدن و دویدن مکرر دارند، شرکت میکنند، رخ میدهد.
گیرافتادگی خلفی (پاشنه رقصنده)
تشخیصی که در پشت مچ پا قرار دارد و در بزرگسالان رخ میدهد، گیرافتادگی خلفی مچ پا است. برخلاف افراد مبتلا به گیرافتادگی قدامی که علائم را با خم شدن به پشت پا تجربه میکنند، افراد مبتلا به گیرافتادگی خلفی علائم را با خم شدن به داخل پا تجربه میکنند. به همین دلیل است که اغلب به آن پاشنه رقصنده میگویند.
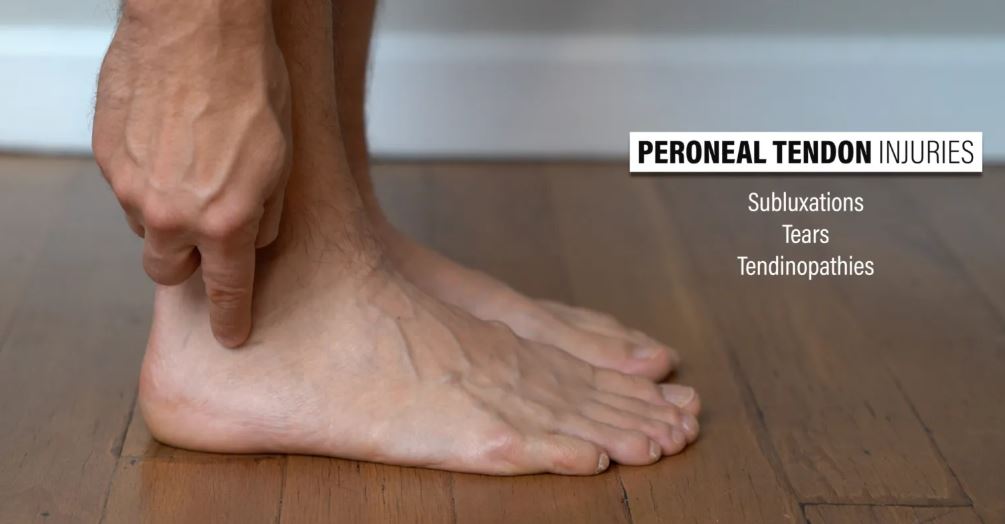
آسیبهای تاندون پرونئال
عضلات پرونئال لونگوس و برویس در قسمت بیرونی ساق پا قرار دارند. تاندونهای این عضلات به دور قوزک خارجی، نقطه برجسته استخوانی در قسمت بیرونی مچ پا، پیچیده میشوند و توسط رتیناکولای پرونئال فوقانی و تحتانی در جای خود نگه داشته میشوند.
سه نوع اصلی آسیب تاندون پرونئال وجود دارد: نیمه دررفتگی، پارگی و آسیب تاندون.
نیمه دررفتگی حاد تاندون پرونئال، که در آن تاندون از شیار خود در پشت قوزک خارجی خارج شده است، ممکن است زمانی رخ دهد که رتیناکولوم پرونئال فوقانی پاره شده باشد. مکانیسم آسیب اغلب شامل انقباض پرونئالها در زمانی است که مچ پا در حالت خمیدگی به عقب و غیرخنثی در حین توقف، فرود یا برش در ورزشهایی مانند اسکی، ژیمناستیک، فوتبال، بسکتبال و فوتبال آمریکایی قرار دارد.
پارگی کامل تاندون پرونئال همچنین ممکن است در طی مکانیسم آسیب با نیروی زیاد رخ دهد.
آسیبهای غیرتروماتیک ماهیت حادی ندارند و نیازی به مراقبت پزشکی فوری ندارند. به عنوان مثال، ممکن است نیمهدررفتگی مزمن تاندون پرونئال (که با سابقه تقتق یا صدا دادن مشخص میشود) یا پارگی جزئی داشته باشید ، در حالی که علائم یا از دست دادن عملکرد کمی دارید یا اصلاً علامتی ندارید.
تاندینوپاتی پرونئال ممکن است مربوط به فعالیتهایی مانند دویدن یا ورزش کردن باشد، یا با پیچ خوردگیهای مکرر جانبی مچ پا همراه باشد. بیثباتی مزمن مچ پا و مشکلات تاندون پرونئال همراه با هم غیرمعمول نیست. علائم ممکن است با لمس تاندونها، کشش تاندونها به سمت خم شدن به عقب و وارونگی، یا انقباض تاندونها به سمت وارونگی، دوباره ایجاد شوند.
تاندینوپاتی تیبیالیس خلفی
در طرف مقابل مچ پا، تاندون تیبیالیس خلفی از پشت قوزک داخلی عبور میکند.
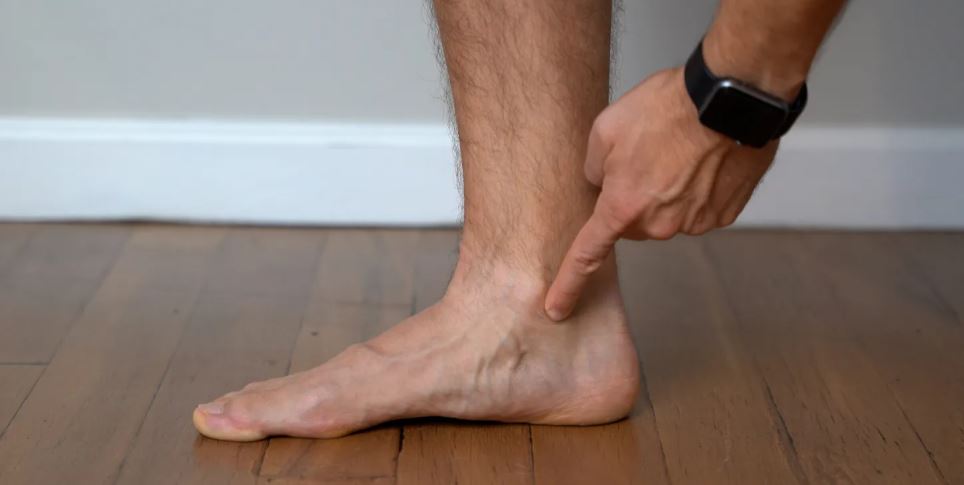
وظایف اصلی عضله تیبیالیس خلفی در ایستادن، راه رفتن و دویدن برجسته میشود، زیرا به حمایت و کنترل قوس طولی داخلی پا کمک میکند .
برای سادگی، در نظر گرفتن تاندونوپاتی خلفی تیبیالیس که در امتداد یک پیوستار رخ میدهد، میتواند مفید باشد.
از یک طرف، ممکن است در یک دونده سالم که اخیراً مسافت پیموده شدهاش افزایش یافته و منجر به فشار بیش از حد حاد بر تاندون شده است، اتفاق بیفتد. در طرف دیگر این طیف، این ممکن است یک مشکل مزمن در فردی نسبتاً کمتحرک با توده بدنی بالاتر باشد که منجر به کاهش قابل توجه عملکرد میشود.
علاوه بر درد در امتداد قسمت داخلی پا و/یا مچ پا، افرادی که مبتلا به تاندینوپاتی خلفی تیبیالیس تشخیص داده میشوند، ممکن است با حالت پای پرونیشنشدهتری نیز مراجعه کنند . این حالت نیز میتواند به صورت یک پیوستار رخ دهد و با بدتر شدن وضعیت، پیشرفت کند.
برای مثال، ممکن است فردی با بدشکلی کف پای صاف انعطافپذیر مراجعه کند که « با ابداکشن جلوی پا، کاهش قوس طولی داخلی و/یا وارونگی عقب پا مشخص میشود .» بدشکلی کف پای صاف سفت نشاندهنده وضعیت ثابتتر پا در تحمل وزن و عدم تحمل وزن است و احتمالاً با پیشرفت قابل توجه این بیماری همراه با سایر بیماریهای همراه همزمان است.
لطفاً توجه داشته باشید که داشتن کف پای صاف یا صافتر اغلب طبیعی است و لزوماً به این معنی نیست که شما به تاندونوپاتی خلفی تیبیالیس مبتلا خواهید شد.
در نهایت، افراد مبتلا به تاندینوپاتی خلفی تیبیالیس ممکن است در انجام بالا بردن پاشنه یک پا یا ناتوانی کامل در انجام آن، درد و مشکل داشته باشند.
تاندینوپاتی عضله خم کننده شست پا (تاندینوپاتی رقصنده)
تاندون خم کننده بلند شست پا (Flexor Hallucis Longus tendon) در مجاورت تاندون تیبیالیس خلفی قرار دارد. تاندینوپاتی خم کننده بلند شست پا یا تاندینوپاتی رقصندهها، عموماً در رقصندهها، ژیمناستها و سایر گروههای ورزشی دیده میشود.
علائم میتواند شامل درد در امتداد مسیر تاندون، درد و ضعف همراه با خم شدن مقاوم انگشت شست پا، محدودیت و دردناک بودن باز شدن انگشت شست پا و مشکل در بالا بردن پاشنه و فشار دادن پا، مانند راه رفتن و دویدن، باشد.
همچنین ممکن است صدای کلیک، تق تق و تورم وجود داشته باشد.
از آنجایی که اغلب به آنها پاشنه رقصنده و تاندونوپاتی رقصنده گفته میشود، گیرافتادگی خلفی مچ پا و تاندونوپاتی عضله خم کننده شست پا میتوانند همزمان رخ دهند.
تاندینوپاتی تیبیالیس قدامی
تاندون تیبیالیس قدامی در قسمت جلویی مچ پا و قسمت بالایی پا قرار دارد. این تاندون را میتوان هنگام انجام خم کردن پا به عقب (دورسی فلکشن) مشاهده و لمس کرد.
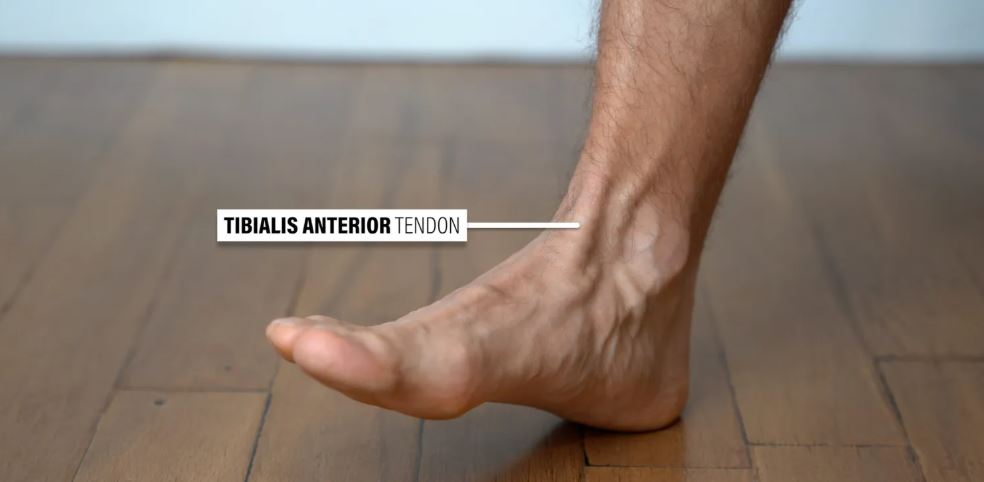
اگرچه تاندینوپاتی تیبیالیس قدامی در مقایسه با سایر تاندینوپاتیهایی که در مورد آنها صحبت کردم نادر است، اما اگر علائم موضعی پس از تغییر یا افزایش اخیر در فعالیتی که شامل خم شدن مکرر به عقب است، شروع شده باشد، میتوان به آن مشکوک شد.
آسیبهای ناشی از فشار استخوان و شکستگیهای ناشی از فشار
از آنجایی که اشاره کردم شکستگیها ممکن است ناشی از آسیبهای تروماتیک باشند، مهم است که به طور خلاصه به آسیبهای ناشی از فشار استخوان و شکستگیهای ناشی از فشار نیز اشاره کنم.
همانطور که توسط واردن و همکارانش تعریف شده است ، "شکستگیهای ناشی از فشار نوعی از "آسیب ناشی از فشار استخوان" (BSI) هستند. BSI نشان دهنده ناتوانی یک استخوان معمولاً طبیعی در تحمل بارگذاری مکرر است که منجر به ضعف و درد موضعی استخوان میشود."
گفته میشود این نوع آسیبها نتیجه اشتباهات تمرینی یا اشتباهات در حجم کار هستند ، به همین دلیل است که بیشتر در دوندگان و سربازان ارتش رایج هستند. رژیم غذایی و تغذیه، در کنار سایر عوامل، نقش اساسی دارند.
بسیاری از استخوانهای پا و مچ پا میتوانند تحت تأثیر قرار گیرند. حساسیت موضعی استخوان و کاهش تحمل در فعالیتهای تحمل وزن، مانند راه رفتن و دویدن، باید شک را برانگیزد.
ام آر آی، نه اشعه ایکس، استاندارد طلایی برای تشخیص آسیبهای ناشی از فشار استخوان است.
اعصاب
آخرین گروه بافتهایی که میخواهم در موردشان صحبت کنم، اعصاب هستند. اعصاب میتوانند در نتیجه یک اتفاق حاد، مانند پیچ خوردگی مچ پا، در صورتی که به سرعت بیش از حد کشیده شوند، تحریک شوند، اما مشکلات میتوانند به تدریج نیز رخ دهند. علائم و نشانههای معمول شامل سوزن سوزن شدن، بیحسی، سوزش و ضعف در مچ پا یا پا است.
به خاطر داشته باشید که مشکلات عصبی میتوانند از قسمتهای بالاتر پا یا کمر سرچشمه بگیرند، بنابراین همکاری با یک پزشک برای تعیین منبع علائم میتواند مفید باشد.
در مورد سایر تشخیصها چطور؟
در مورد سایر تشخیصهایی که ذکر نکردم چطور؟ خب، دو نکته وجود دارد که باید در نظر گرفته شوند:
- من نمیتوانم تمام تشخیصهای ممکن را پوشش دهم، اما تمام تلاشم را کردم تا مواردی را که شایعتر هستند، بررسی کنم.
- همانطور که در ادامه خواهید آموخت، بیشتر استراتژیها و اهداف توانبخشی بین تشخیصها مشابه هستند.
چگونه مچ پای خود را توانبخشی کنیم؟
با فرض اینکه شکستگی ندارید، از پزشک خود اجازه گرفتهاید و هیچ منع دیگری برای ورزش ندارید، باید آماده باشید تا به طور کامل تمرین کنید، درست است؟
نه لزوماً.
به این دو نمونه پیچ خوردگی مچ پا توجه کنید:
- فردی که دچار پیچخوردگی جانبی مچ پا از نوع درجه ۱ میشود، یک یا دو روز استراحت میکند و سپس به تدریج مچ پای خود را حرکت میدهد و ظرف چند هفته بدون هیچ مشکل خاصی فعالیتهای عادی خود را از سر میگیرد.
- فرد دیگری دچار پیچخوردگی شدیدتر مچ پا با تورم و کبودی قابل توجه میشود. بر اساس علائم و عملکرد او، این فرد تصمیم میگیرد که برای چند روز از عصا و به مدت یک ماه از بریس مچ پا استفاده کند و بهبودی کامل او مدت زمان بیشتری طول میکشد.
شما به ندرت نیاز دارید که پس از آسیبدیدگی کاملاً استراحت کنید و از تمام علائم اجتناب کنید، اما نباید با ذهنیت «نابرده رنج، گنجی حاصل نمیشود» به توانبخشی نزدیک شوید. متأسفانه، این یک علم کامل نیست. توانبخشی در مورد یافتن مرز باریک بین انجام بیش از حد و انجام خیلی کم کار است. اینکه آیا به حرکت بیشتر یا کمتر نیاز دارید، به عوامل مختلفی مانند مدت زمان اخیر آسیبدیدگی و شدت علائم شما بستگی دارد.
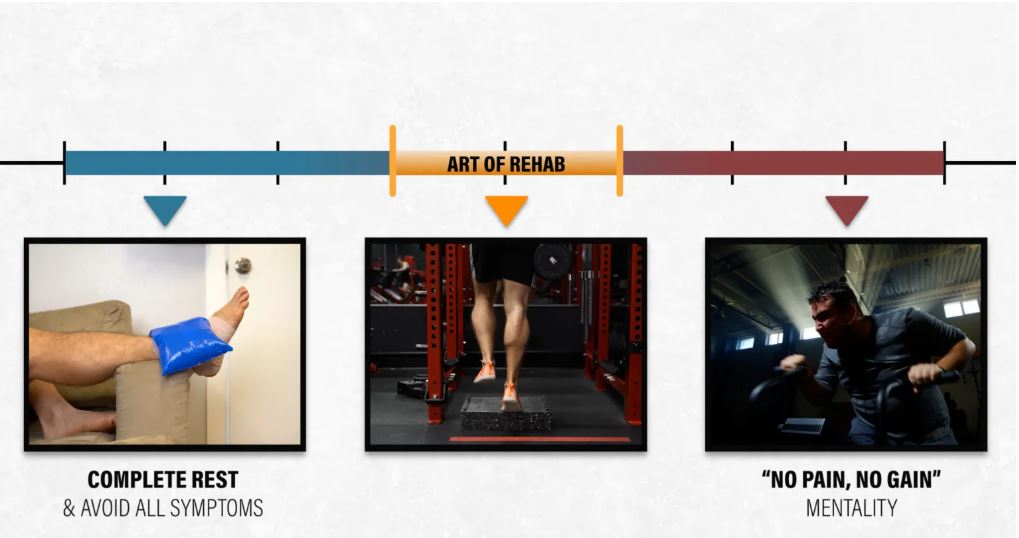
در مورد پیچخوردگی مچ پا، شما میخواهید به بافتهای آسیبدیده اجازه دهید تا بهبود یابند و در عین حال تورم را به حداقل برسانید، درد را مدیریت کنید و به آرامی عملکرد را بازیابی کنید. گاهی اوقات استفاده موقت از نوار چسب، بریس یا وسایل کمکی برای کمک به دستیابی به این اهداف مفید است.
در مورد تمرینات، انتخاب شما به نیازهایتان بستگی دارد. با توجه به مثال پیچ خوردگی مچ پا، تمرینات ممکن است روی موارد زیر متمرکز باشند:
- تورم
- دامنه حرکت
- تعادل تک پا
- تقویت مچ پا و پا (با تأکید بر انواع بالا بردن پاشنه)
- قدرت عمومی پایین تنه
- پیشرفتهای پرش و لیلی
این موارد احتمالاً در مراحل مختلف توانبخشی شما طی هفتهها یا ماهها انجام میشوند.
همانطور که فعالیتها و ورزشهای عادی خود را از سر میگیرید، بهتر است این کار را با استفاده از یک رویکرد تدریجی انجام دهید. پیشرفتهای کوچک و ساختارمند در توانبخشی شما به شما کمک میکند تا برای هر کاری که میخواهید به آن بازگردید، به اندازه کافی آماده باشید.
اگرچه من به پیچخوردگی مچ پا اشاره کردهام، اما این اطلاعات در مورد آسیبهای تاندونی و سایر آسیبهای ناشی از استفاده بیش از حد نیز صدق میکند. با این حال، ممکن است تفاوتهای جزئی در اولویتها وجود داشته باشد. به عنوان مثال، یک دونده مبتلا به آسیب تاندون آشیل ممکن است نیازی به رسیدگی به تورم یا کار بر روی بهبود دامنه حرکتی خود نداشته باشد. در عوض، تأکید او باید بر بهبود ظرفیت و تحمل عضلات ساق پا و آشیل از طریق بالا بردن پاشنه و در نهایت پریدن و لیلی کردن باشد. همچنین باید بر مدیریت مناسب بار تمرکز شود، به این معنی که دونده سرعت، مسافت و تعداد دفعات دویدن خود را تا سطح قابل تحمل تنظیم کند، در حالی که پیشرفتهای معقولی را در طول زمان انجام میدهد.
برای هرگونه آسیب، سلامت کلی شما نباید نادیده گرفته شود. به عنوان مثال، حداقل، فردی که دچار آسیب فشاری استخوان شده است باید رژیم غذایی و تغذیه خود را ارزیابی کند. فردی که مبتلا به تاندینوپاتی خلفی تیبیالیس و دیابت نوع ۲ است، میتواند همزمان به مچ پا و پای خود رسیدگی کند و در عین حال سعی کند سبک زندگی سالمتری را در پیش بگیرد.
برای آن دسته از شما که در مورد کفش و ارتز کنجکاو هستید، باید بگوییم که میتوانند به عنوان بخشی از یک برنامه درمانی جامع استفاده شوند. با این حال، معمولاً بهتر است کفش و ارتز را به عنوان عواملی در نظر بگیرید که نیروها را به سمت یا دور از بافتهای خاصی از پا و مچ پا منتقل میکنند، نه به عنوان عواملی که ساختار پاهای شما را تغییر میدهند. به عنوان مثال، فردی که دچار تاندونیت آشیل با علائم بسیار بالا است، ممکن است کفشهایی با شیب پاشنه به پنجه بیشتر را انتخاب کند تا به طور موقت بار روی تاندون آشیل خود را کاهش دهد. به طور مشابه، فردی که دچار تاندونیت خلفی تیبیالیس است، ممکن است از کفشهای ورزشی حمایتی یا ارتزهای پای معکوس آزمایشی برای کاهش فشار روی تاندون تیبیالیس خلفی در حین راه رفتن استفاده کند.
با تمام این اوصاف، فقط توجه داشته باشید که توانبخشی میتواند به زمان و تلاش قابل توجهی نیاز داشته باشد.
آیا به دنبال یک برنامهی ساختارمند هستید که دانش و ابزارهای لازم را در اختیارتان قرار دهد تا بیش از هر زمان دیگری احساس اعتماد به نفس، توانایی و انعطافپذیری داشته باشید؟
از خدمات آموزشی و مشاوره ما دیدن کنید !
تهران- دانشگاه تربیت مدرس- ساختمان خوارزمی- مرکز تندرستی و مشاوره ورزشی
تلفن تماس: 09195107807- سعید ایمانی زاده متخصص حرکات اصلاحی و تمرین درمانی
 مطالب وبلاگ از تجربیات شخصی، مقالات ، کتاب ها و سایت های معتبر گرداوری شده و هدف ما در کلینیک تمرین داروست ساده است: توانمندسازی از طریق آموزش مبتنی بر شواهد.
مطالب وبلاگ از تجربیات شخصی، مقالات ، کتاب ها و سایت های معتبر گرداوری شده و هدف ما در کلینیک تمرین داروست ساده است: توانمندسازی از طریق آموزش مبتنی بر شواهد.